金美玲
上海复旦大学附属中山医院呼吸科 200032
哮喘是常见的慢性气道炎症性疾病,全球大约有3亿哮喘患者,其发病率仍在不断上升。2006GINA提出,哮喘的治疗目标是达到并维持哮喘的临床控制,吸入糖皮质激素(ICS)是哮喘的最重要的一线抗炎药物,适用于所有控制水平的哮喘患者,但单用ICS不能很好的控制哮喘。已有研究证明用低剂量的ICS不能控制的哮喘患者加用长效β2受体激动剂(LABA)比增加ICS剂量或加用白三烯调节剂可以获得更好的哮喘控制。但是,对于未控制的哮喘患者初始治疗用ICS+LABA作为维持治疗是否比单用ICS可以获得更好的哮喘临床控制,使患者获益?
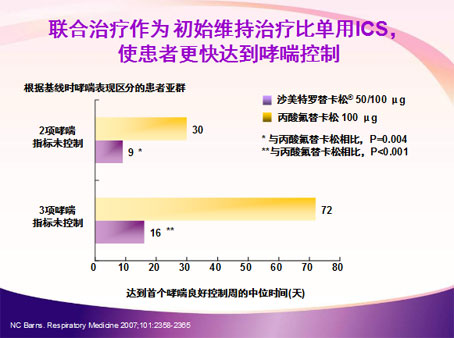
国外一项综合分析整合了临床4项随机研究,3项来自美国多中心,为期12周的随机双盲平行研究,另1项为GOAL研究中第一层患者治疗1~12周的数据,综合分析的目的即是对于未控制的哮喘患者,初始维持治疗用ICS+LABA是否优于单用ICS。共有1525例哮喘患者纳入研究分析,年龄≥12岁,哮喘病程≥6月,且吸支气管扩张剂后FEV1增加≥15%,在过去1月内仅使用短效β2受体激动剂。入组患者均随机分为ICS+LABA(沙美特罗/替卡松50/100,bid)联合治疗或单用ICS(辅替卡松100ug,bid)两组,再根据基线时未控制哮喘指标数分为3个亚组,分析两组之间清晨PEF的改善、无症状天数、缓解药使用、无夜间睡眠影响及急诊就诊情况(即指南所定义的哮喘控制指标)是否有所不同。分析结果表明,对所有患者沙美特罗/替卡松组对以上各项指标的改善要明显优于辅替卡松组,可以使更多患者,更早达到指南定义的良好控制或完全控制;基线有2项哮喘指标未控制的哮喘患者,达到哮喘良好控制的患者比例沙美特罗/替卡松组为46%,辅替卡松组为35%,p=0.019,达到首个哮喘良好控制周的中位时间沙美特罗/替卡松组为9天,辅替卡松组为30天,p=0.004;基线有3项哮喘指标未控制的哮喘患者,达到哮喘良好控制的患者比例沙美特罗/替卡松组为43%,辅替卡松组为23%,p<0.001;达到首个哮喘良好控制周的中位时间沙美特罗/替卡松组为16天,辅替卡松组为72天,p<0.001。(图表一,二)而对于基线仅有1项哮喘指标未控制的哮喘患者,则两组无明显差别。两组均有很好的安全性,未见全身不良反应。
该综合分析的主要目的是明确对于单用速效β2受体激动剂未控制的哮喘患者初始维持治疗选择ICS+LABA比单用ICS更有优势,结果表明,基线2项或3项哮喘指标未控制的哮喘患者ICS+LABA的联合治疗优于单用ICS,而基线3项哮喘指标未控制的哮喘患者ICS+LABA的联合治疗明显优于单用ICS。
根据目前的GINA指南,哮喘的治疗按照哮喘的控制水平而非哮喘的严重度给予选择初始治疗药物,如何选择初始治疗药物?对于未控制的哮喘患者,首先根据基线时未控制的哮喘指标数目给予分组,然后再选择合适的药物,如果基线有2项或3项哮喘指标时,可以直接选择ICS+LABA的联合治疗。
AIR调查结果显示,目前的哮喘控制和管理仍不理想,在欧洲,有63%成人和46%儿童哮喘患者仍有哮喘持续症状,但是只有26%的患者用ICS作为维持治疗,并且在中度持续哮喘症状的患者中只有23%患者使用ICS作为维持治疗。这些调查结果显示,有大部分哮喘患者仍处于未控制状态,并且症状严重,且未使用维持治疗,故对于这些患者初始治疗选择ICS+LABA联合治疗作为维持治疗可以获益,更好地控制哮喘。
在初始维持治疗时选择ICS+LABA联合治疗具有很多临床优势,首先,联合治疗可以在早期即显示出很好的疗效,能迅速改善哮喘症状,故可以提高患者的依从性,使患者更乐意使用该治疗药物。而且,哮喘控制不好,预示着患者可能出现急性加重,如果联合治疗能使患者较早达到临床控制,减少哮喘急性加重,也明显减少了由于急性加重所带来的医疗支出。对于基线时有2项或3项哮喘指标的患者,早期联合治疗显示更多患者、更早达到指南所定义的良好控制或完全控制,而且GOAL进一步研究结果显示,随着治疗时间的延长,有更多的患者达到良好或完全控制。
参考文献:
Barnes N, Jacques L, Goldfrad C, Bateman E. Initiation of maintenance treatment with salmeterol/fluticasone propionate 50/100 g bd versus fluticasone propionate 100 g bd alone in patients with persistent asthma: Integrated analysis of four randomised trials. Respir Med 2007;101:2358-2356