吴昌归 宋立强
西安,第四军医大学西京医院呼吸内科 710032
支气管哮喘(简称哮喘)的主要病理生理改变就是气道平滑肌痉挛和气道阻力增加。因此解除痉挛,平定喘息是治疗哮喘的主要目标之一。如何才能有效而又安全地达到目的?了解支气管扩张剂的药理作用、作用机制及药代特点是非常重要的,同时对气道平滑肌的收缩机制、受体分布特点及生物学功能加以了解则有助于理解支气管扩张剂的机制及作用。下面就相关问题进行回顾和讨论。
一、气道平滑肌的收缩机制
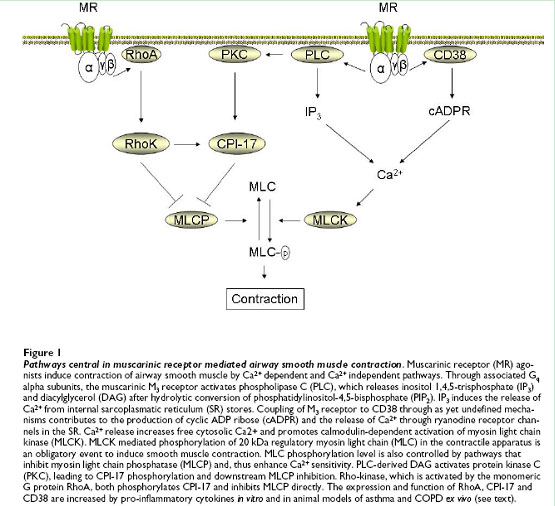
一般认为,激动剂与其相应受体结合后,通过G 蛋白激活磷脂酶C(PLC),后者水解磷脂酰肌醇二磷酸(pho sphat idylino sito l 4,52pho sphate,P IP2) 生成三磷酸肌醇(ino sito l t ripho s2phate, IP3)和甘油二酯(diacylglycero l,DAG),IP3激活肌浆网上的IP3受体,导致Ca2+释放增多,已释放的Ca2+通过钙诱导性钙释放(Ca2+ induced Ca2+ release, C I2CR )机制,进一步促进Ca2+释放。此外,激动剂亦可通过膜上钙通道,增加Ca2+内流,引起[Ca2+]i 上升[1]。Ca2+与钙调蛋白(camodu lin,CaM)结合后,激活MLCK,后者使肌球蛋白轻链(myosin light chain,MLC)上丝氨酸219 磷酸化,肌球蛋白ATP酶(简称ATP 酶) 活性增加,肌丝滑行,平滑肌收缩。当细胞内[Ca2+]i下降、MLCK失去活性后,肌球蛋白轻链磷酸酶(MLCP)能使磷酸化的MLC脱磷酸化,肌球蛋白与肌动蛋白相互脱离,平滑肌松弛(图1)。
图1. 平滑肌收缩调节的信号转导途径
二、肺内受体分布及信号转导
(1)β-肾上腺素能受体:β-受体属G-蛋白耦联受体超家族,具有七个跨膜区。目前认为它至少分为三个亚型,即β1—β3,分别分布在心脏、肺脏和脂肪组织等。β1/β3和β2间有65%-70%的同源性。放射自显影技术证实β2在肺脏广泛分布,不仅存在于气道平滑肌细胞膜上,也存在于其它肺组织细胞如粘膜上皮细胞、血管内皮细胞、II型肺泡上皮细胞和肥大细胞等细胞膜。在平滑肌细胞上的分布密度随着气道分级而逐渐增高,是扩张支气管的主要受体。此外,它还分布于迷走神经节后神经元浆膜上,上调其乙酰胆碱的释放。β2受体的经典信号转导途径即cAMP依赖途径(图2),有研究认为它还可能通过cAMP非依赖途径即激活钙活化钾离子通道,使平滑肌细胞内钾离子外流,细胞膜电位呈超激化状态,从而舒张平滑肌。
(2)M受体:M受体与β-受体同属G-蛋白耦联受体超家族,有5个亚型即M1-M5,其中仅M1-M3受体分布在人和大多数动物的肺内(图3)。表达在迷走神经节后神经元细胞膜的M1受体,接受来自节前纤维释放的乙酰胆碱刺激并传递至神经末梢使之释放乙酰胆碱;表达在节后神经纤维末梢即突触后膜上的M2受体,对神经末梢释放乙酰胆碱具有负反馈调节作用;分布在平滑肌细胞膜上的M3受体的密度随气道的分级而逐渐降低,其兴奋能收缩平滑肌。此外,M受体还分布在粘液腺、血管内皮细胞上和肥大细胞等组织细胞。M1、M3受体均与Gq-蛋白耦联,而M2受体与Gi-蛋白耦联,通过不同的信号转导途径发挥调节功能(图4、5)。同时M受体与β2受体之间也存在相互作用(图6)
在气道平滑肌细胞表面M2:M3大约是4:1。M3受体激活导致平滑肌收缩,而M2受体则主要是通过减少细胞内cAMP的积累以抵销β2受体激动剂和其它以cAMP为第二信使的支气管舒张剂的生物效应。还有研究认为,M2受体可能使钙激活钾离子通失活,逆转β2受体激动剂介导的平滑肌细胞膜超激化过程,从而抵抗其支气管舒张效应。也有可能通过与Gi蛋白耦联开放非选择性阳离子通道,允许Ca2+内流增多,诱发收缩反应。但其对支气管平滑肌的直接收缩作用较弱。
图4 M受体与G-蛋白耦联示意图
图5 M3受体与G-蛋白耦联后的信号转导过程
图6 β2受体与M受体间的相互作用
(3)、腺苷受体:目前得知腺苷受体分为4个亚型,即A1腺苷受体(A1R)、A2a腺苷受体(A2aR)、A2b腺苷受体(A2bR)和A3腺苷受体(A3R)。这4个亚型在肺内均有分布,在不同的种属及不同的细胞,分布可能不同,其功能也不同。它们也均为具有7个跨膜结构区的G-蛋白耦联受体超家族。A1R和A3R与Gi蛋白耦联,当腺苷激活这两种受体时,抑制腺苷酸环化酶,使胞内cAMP减少,导致细胞增殖、释放炎症介质和前炎性细胞因子及支气管收缩。A2R则与Gs-蛋白耦联,使腺苷酸环化酶活化,胞内cAMP增多,发挥上述相反的生物学效应。在正常生理情况下,腺苷通过受体所导致的激活作用与抑制作用处于动态平衡,但在哮喘病理生理状态下,腺苷产生增多,并以刺激损伤作用为主,导致气道炎症、气道高反应性和气道痉挛。腺苷引起哮喘气道痉挛的机制为:1、直接作用于气道平滑肌上的AR;2、通过作用于肥大细胞和嗜碱性细胞上的AR,使之释放组织胺,引起气道平滑肌收缩;3、腺苷通过刺激肺内胆碱能神经释放乙酰胆碱,导致气道收缩。
三、支气管扩张剂药理作用特点、机制及种类
临床上常用的支气管扩张剂有3 类:β2受体激动剂、抗胆碱能类药物和茶碱制剂。
一)β2受体激动剂
(一)β2受体激动剂作用机制:
通常在与β受体激动剂结合后,受体-鸟核苷酸结合蛋白(Gs)复合物释放二磷酸鸟苷(GDP),引致Gs的α亚单位解离,腺苷酸环化酶(AC)活化。AC催化ATP形成环磷酸腺苷(cAMP)。在AC 活化后,Gs的α亚单位又和GDP 及β、γ亚单位结合,产生无活性Gs。细胞内的cAMP浓度增高,能活化依赖cAMP的蛋白激酶A(PKA)。PKA 可磷酸化许多细胞内蛋白,降低[Ca]2+I,从而使支气管平滑肌松弛。还能通过:①稳定肥大细胞胞膜,抑制该细胞释放炎性介质;②兴奋气道内副交感神经突触上的β2受体,从而抑制胆碱能神经介质的传递;③增加黏液纤毛系统的排痰能力等发挥哮喘治疗作用。但至今尚未完全阐明。
(二)常用药物:
1、短效药物(SABAs):亲水性很强,可通过膜外部分直接作用于受体活性部位, 始动作用很快, 但维持活性状态时间有限, 疗效最多维持4~6 小时。扩张支气管的作用强度约为异丙肾上腺素的10~20倍,而对心血管的副作用仅为后者的1/10。
常用药品:沙丁胺醇(Salbutamol)、特布他林(Terbuatalin)、丙卡特罗(procaterol,美喘清)。
使用方法:可通过口服、肌肉、静脉、吸入等途径给药,其中以吸入最为常用。吸入剂型因其作用直接、起效迅速,所需药量小,副作用少等优点被GINA推荐为缓解哮喘急性发作的首选药物。气雾剂通常以定量气雾装置(MDI)给药,加用储雾罐(spacer)可提高吸入效果。也可以干粉吸入,需要特殊装置如diskhaler、turbuhalet、spirohaler等,吸入方法较易掌握,但需要一定的吸入气流(40L/min)。此外,还可通过射流雾化装置进行雾化吸入,病人只需平静呼吸吸入药物即可,方法简便,疗效确切,常用于重症患者或难以很好配合的患者。值得一提的是,让患者掌握正确的吸入方法非常重要,否则药效将会大打折扣。
2、前体药物(班布特罗):口服后,大约20%被吸收。吸收后被缓慢代谢成有活性的特布他林。盐酸班布特罗和中间代谢物对肺组织显示有亲和力,在肺组织内也进行盐酸班布特罗→特布他林的代谢。因此在肺中活性药物可以达到较高浓度。口服本药后,约7小时可以达到活性代谢物—特布他林的最大血浆浓度,半衰期为17小时左右。盐酸班布特罗及它的代谢物,主要由肾脏排出。
3、药物(LABAs):药物的亲脂性决定其作用时间的长短,水溶性则决定了其起效的迅速性。强亲脂性药物如沙美特罗到达气道表面的药物迅速进入细胞膜脂质层,然后缓慢地侧向扩散至受体结合位点,表现出内在的长效性,但起效缓慢。因此,GINA不推荐作为缓解症状药物。而福莫特罗具有一定的水溶性和亲脂性,故其作用时间短于弱于沙美特罗,但起效迅速类似于短效β2 受体激动剂,可作为缓解用药。同时因为该类药物具有抗炎作用,预激活皮质激素受体,并促进皮质激素-受体复合物的核定位过程。因此联合使用可发挥协用效应。目前主要与皮质激素联合用于哮喘的控制治疗。
(三)不良反应
在长时间使用β2受体激动剂时,应严密观察药物的毒副作用。SABAs类剂量偏大时可出现心悸、心律失常、手指震颤、头痛及兴奋等。长期使用SABAs类时容易出现耐药。LABAs在气道局部的存留时间长,吸收入血的血浆浓度低,故全身不良反应较少;特别在常规剂量时,头痛、震颤和心悸的发生率不超过4%。β2受体激动剂是否具有抑制气道炎症的作用还存在争论。国外SMART等临床研究提示,β2受体激动剂能通过缓解症状,从而误导人们忽视气道炎症情况的监测与控制,加之药物的其它副作用,加重病情恶化及增加死亡率。因此不易长期单独使用β2受体激动剂。尤其是LABAs。
对于妊娠期哮喘患者,β2受体激动剂的使用原则与普通患者基本相同。美国学者十余年的动物及临床观察证实β2受体激动剂是安全的。沙丁胺醇可应用于妊娠期的任何时间段。哺乳期患者应用特布他林,观察到4小时后乳汁浓度达到高峰,但至今未发现婴儿出现肾上腺能兴奋症状。WHO和美国儿科学会将特布他林定为哺乳期可以使用的药物。但鉴于妊娠期的特殊生理状况,在早期还是应减少药物的使用。
对于老年哮喘患者,同样剂量的β2受体激动剂较青年患者更易出现肌颤、神经症状、恶心等。该药能增加心肌氧耗、提高血压,增加心律失常和低血钾的发生率,因此老年患者尤其有心血管并发症者,应充分注意,尽可能应选择吸入制剂而非口服剂型。同时毒副作用的出现是剂量依赖性的,尽可能使用最低的维持量LABAs。
二)胆碱能类药物
(一)药物的作用及机制
抗胆碱能类药物很早就应用于哮喘患者的治疗。阿托品等传统的抗胆碱能药物,因其对M受体作用缺乏选择性,虽然可以阻断支气管平滑肌上的M3 受体而舒张支气管,但具有负反馈调节的M2受体亦同时被阻断,故不但可削弱其对支气管舒张的效应,而且偶尔还出现反常的反射性支气管收缩。此外,还可能降低尿流速率和增加眼内压,因此限制了它的广泛应用,尤其在老年患者中的应用,其作为支气管扩张剂的地位被吸入拟交感药物特别是β2肾上腺素激动剂所取代。阿托品的新型衍生物如溴化异丙托品等为水溶性化合物,口服不吸收且保留其局部抗胆碱能效果,对支气管平滑肌M1和M3受体有较高的选择性, 虽也能接合M2受体,但很快解离,对其负反馈抑制乙酰胆碱释放的功能影响不大。此类药物的问重新激起了人们对抗胆碱能药物治疗哮喘的兴趣。由于其吸入治疗起效较慢,因此没GINA未能将其列入一线用药,对于那些遗传因素决定的对β2受体激动剂有不良反应的哮喘患者使用该类药物可能是有益的,或对单独应用短效β2 受体激动剂反应欠佳者联合使用该类药物可能会取得一定效果。
神经受体学说认为支气管黏膜上皮细胞和黏膜下存在着与迷走神经直接联系的感受器,各种理化刺激可通过兴奋感受器,使迷走神经兴奋,从而分泌Ach作用于气道平滑肌细胞表面的M3受体,通过前述机制导致平滑肌收缩,粘液分泌增多,肥大细胞释放炎性介质等生物学效应。故抗胆碱能药物通过阻断M3受体的信号传导,直接或间接发挥缓解哮喘症状的作用。
(二)常用药物:
1、溴化异丙托品(Ipratropium bromide):为阿托品的异丙基衍生物,主要阻断M3 胆碱受体,抑制胆碱能神经对支气管平滑肌的控制,产生支气管舒张作用。但对M1、M2 和M3 受体无选择性作用。本品口服不易吸收,一般采用气雾吸入,5分钟起效,30min~60min 达高峰,维持4h~6h ,气雾吸入每次40μg~80μg,每日4次。溴化异丙托品与沙丁胺醇的复合制剂可必特(Combivent),每次2喷,每日3次。
2、溴化氧托品(Oxitropium bromide):为阿托品的异丙基衍生物,主要阻断M3胆碱受体,抑制胆碱能神经对支气管平滑肌的控制,产生支气管舒张作用。但对M1、M2和M3受体无选择性作用。口服不易吸收,一般采用气雾吸入,5分钟起效,30min~60min达高峰,维持4h~6h,气雾吸入每次40μg~80μg,每日4次。溴化异丙托品与沙丁胺醇的复合制剂可必特(Combivent),每次2喷,每日3次。
3、替沃托品(Tiotropium):为一种新型长效抗胆碱能药物,属于选择性M3受体拮抗剂。与溴化异丙托品相比,其支气管舒张作用更强,维持时间更长。1次吸入后作用可维持15h。气雾吸入每次10μg~20μg,每日2次。
(三)不良反应
因气道黏膜对该类药物吸收较少,一般不会引起全身不良反应,心率和心输出量没有变化,对尿流量和膀胱内压亦无影响。仅少数患者出现口干、咽部刺激感、恶心和咳嗽。如使用不当,气雾剂进入眼内可引起轻度可逆性眼调节障碍。对阿托品类药物过敏者应避免使用,青光眼和前列腺肥大患者宜慎用。溴化异丙托品可适度调节腺体分泌,而不影响黏液黏稠度,亦不抑制纤毛运动,故不会引起排痰困难,不影响气道清除功能,长期用药未见明显不良反应。该类药物在孕妇中的使用是安全的。由于老年患者常合并前列腺增生,青光眼发病率也增加,因此要引起充分注意。
三)茶碱类药物
茶碱在哮喘的治疗中亦有50多年的历史,至今在有些国家和地区仍将茶碱作为一线平喘药物用于临床。但由于茶碱治疗窗狭窄,治疗剂量与中毒剂量较接近,一些发达国家已将其作为第三线平喘药。近年来,研究发现小剂量的茶碱具有抗炎和免疫调节作用,再次引起了人们对茶碱药物的极大兴趣。茶碱类药物的药理作用极为广泛,除舒张支气管平滑肌外,尚有兴奋呼吸中枢、增加膈肌收缩力、强心利尿和降低肺血管张力及减少肺血管渗出的作用。此外研究表明茶碱还具有气道抗炎作用、免疫调节作用和支气管保护作用。
(一)茶碱类药物的作用及机制
支气管舒张作用机制未明。一般认为通过多个环节的作用而产生支气管舒张。(1)抑制磷酸二酯酶(PDE):传统认为茶碱平喘的作用机制在于它能抑制PDE,减少细胞内cAMP分解,从而增高细胞内cAMP浓度,使支气管平滑肌松弛。(2)刺激内源性儿茶酚胺的释放。(3)阻断腺苷受体发挥拮抗腺苷的作用。但茶碱的一些不良反应如刺激中枢神经、心律失常和利尿效应则与其腺苷拮抗作用有关。(4)对Ca2+的调节:茶碱抑制细胞内Ca2+的释放和Ca2+在平滑肌细胞内的重新分布,可能与气道平滑肌舒张有关,但相关的证据较少。(5)其它:茶碱还有抑制前列腺素、抑制肥大细胞释放介质、以及增强β受体激动剂活性等作用,增加可介导电导钾通道开放。
1、茶碱的药代动力学
茶碱吸收后迅速分布至全身,血药浓度达峰时间为60min~120min,注射后1h 血浆和组织间的浓度则达到平衡,其生物利用度为75%~80%。茶碱的半衰期个体差异很大,平均为4h~12h,充血性心衰患者半衰期明显延长(最长可达23h)。茶碱绝大部分经肝脏生物转化与清除,仅10%~15%以原形排出。因茶碱的水平主要取决于清除率的多寡而定,所以临床应用时必须了解影响茶碱清除率的有关因素。主要为:(1)使清除率增高的因素:年龄1岁~16 岁;吸烟;低碳水化合物、高蛋白饮食,诱导酶药物(苯妥英钠、利福平、异烟肼、苯巴比妥、卡马西平、七烯类抗真菌药)。(2)使清除率降低的因素:肝硬化,COPD ,低氧血症,高碳酸血症,心、肾功能不全,病毒感染,老年或新生儿,肥胖,高碳水化合物、低蛋白饮食,抑制酶药物(大环内酯类抗生素、喹诺酮类药物、甲氰咪胍、心得安,口服避孕药。
2、目前常用茶碱
1)茶碱与不同盐或碱基的结合物:(1)氨茶碱(Aminophylline)为茶碱与乙二胺形成的复盐药物,其水溶性比茶碱高20倍。可口服或静脉给药。本品局部刺激性较大,口服后易引起胃肠道反应,部分患者不能耐受,故宜在饭后服用或选用肠溶片剂。口服效果较静脉滴注为差,但是静脉滴注时药物浓度不易太高,注射速度不能过快,以免发生严重不良反应甚至死亡。一般口服100mg~200mg ,每日3 次;静脉滴注一般选择0.25g ,以5 %葡萄糖注射液250ml 稀释后静脉滴注,每日1 次~2 次。对于严重的COPD 急性加重期患者,静脉茶碱的使用为:负荷量5.6mg/kg 给药30min 以上,维持剂量0.5mg/(kg·h)。老年人的维持剂量应为0.3mg/( kg·h),充血性心衰、肺心病者为0.2mg/(kg·h)。长期使用口服茶碱制剂的患者,可以不再使用负荷量给药以避免发生毒性反应。(2)胆茶碱(Cholinetheophylline)为茶碱与胆碱形成的复盐制剂。本品对胃肠道刺激较小,口服后迅速起效,3h 达到最大作用,一般每次0,2g,每日3次。
2)茶碱N-7位以不同基团取代的衍生物:这类药物的水溶性增加,除多索茶碱外,其它半衰期缩短,作用强度不如茶碱,一般仅用于对茶碱或氨茶碱不能耐受的患者。(1)二羟丙茶碱(Diprophylline) 为茶碱的N-7位连接二羟甲基的衍生物,作用与氨茶碱相似,但较弱。口服对胃肠道刺激性小,患者易于耐受。口服后1h~3h达最大作用,一般每次口服0.2g ,每日2次~3次。(2)羟丙茶碱(Proxyphylline) 为茶碱N —7 位连接羟丙基的衍生物,其特点与二羟丙茶碱相似,但生物利用度高,半衰期长。口服每次0.1g~0.3g ,每日2 次~3 次;肌注或静脉注射,每次0.2g ,静脉注射时用葡萄糖注射液稀释。(3)多索茶碱(Doxofylline):为茶碱的N-7位连接1,3—二氧环戊基—2 —甲基的衍生物。其支气管扩张作用为氨茶碱的10 倍~15 倍,作用时间较长,同时具有镇咳作用,又无腺苷拮抗作用,因而没有茶碱的中枢和胃肠道不良反应,亦无药物依赖性,一般口服每次400mg,每日2次。
3)恩丙茶碱(Enprophylline):以3 —丙基取代茶碱的3 —甲基而新开发的黄嘌呤衍生物,其支气管扩张作用为茶碱的5 倍,且无腺苷受体抑制、利尿以及中枢兴奋等作用,较茶碱安全,但半衰期较茶碱为短,为达到稳态血药浓度需频繁给药。一般口服每次3.5mg/kg,每日2 次。
4)茶碱缓释剂或控释剂:单纯茶碱制剂吸收迅速,血药浓度易出现明显波动、短暂的支气管扩张作用和较多的不良反应。茶碱缓释剂或控释剂则可提供较为稳定的血药浓度。(1)茶碱缓释剂:①茶喘平(Theovent)为无水茶碱缓释胶囊,口服每次250mg~500mg,每日2 次;②舒弗美为茶碱缓释片,口服每次100mg~200mg ,每日2次。(2)茶碱控释片:葆乐辉(Protheo)为无水茶碱控释片,具有独特的序放核结构,可稳定地释放茶碱,口服吸收完全,不受食物的影响。口服每次400mg,每日1次;或每次200mg,每日1次~2次。
3、茶碱的不良反应和血药浓度监测
茶碱的支气管舒张效应及毒副作用与其血药浓度密切相关,一般认为较理想的血药浓度为10~20μg/ml ,少数人只需要> 5μg/ml 即可生效,血药浓度> 15μg/ml 时则可出现毒副反应,当> 25μg/ml 时为中毒浓度。
茶碱的不良反应有胃肠道不适、头痛、心悸、神经兴奋性增加、心律失常,严重者出现抽搐和昏迷。因茶碱治疗窗狭窄,其有效血药浓度的上限与其发生毒副反应的浓度十分接近,不同病期、病情程度不同的患者,其有效剂量亦存在很大的差异,而且临床上同时有许多改变茶碱清除率的影响因素存在。
血药浓度监测,为临床合理应用茶碱提供了很好的支持。一般于静脉给药后36h 和口服1周~2周后则应开始。危重患者必要时每日或间日监测1 次,门诊患者每周复诊时监测1次。根据监测结果和临床病情需要调整茶碱用量。
由于茶碱类药物可通胎盘屏障,因此会导致胎儿发生不良反应,孕期应避免使用。老年患者心血管病合并症较多,且肝功能减退,较年轻患者更易出现毒性反应,使用时应慎重。